CZY SYSTEM OCHRONY ZDROWIA WYMAGA ZMIAN?
W ostatnim czasie problemy związane z ochroną zdrowia w Polsce wysuwają się na pierwsze miejsce spraw wymagających szybkiego rozwiązania. Często problemy te są sprowadzane do prostych haseł. Najczęściej dominują apele o skrócenie kolejek do specjalistów, skrócenie czasu oczekiwania w Szpitalnych Oddziałach Ratunkowych lub po prostu o zwiększenie nakładów finansowych na Ochronę Zdrowia. Jaka jest prawda? Czy faktycznie jest źle ? Co trzeba zrobić, aby było lepiej ? Czy hasła tak często powtarzane w mediach to kwintesencja problemów w ochronie zdrowia w Polsce ?
Zdecydowanie trzeba podkreślić, że sytuacja w szeroko pojętej ochronie zdrowia jest zła i pogarsza się z każdym miesiącem. System wymaga zmian, naprawy i reorganizacji.
Wiele osób związanych z ochroną zdrowia dość często wyraża swoje poglądy i wysuwa propozycje koniecznych zmian. Również ja, jako dyrektor szpitala powiatowego w Oławie niejednokrotnie w rozmowach z przedstawicielami mediów lub z osobami związanymi z polityką mówię o zmianach, jakie z mojego punktu widzenia byłyby konieczne. Nie zawsze jednak przekazy te są pełne i nie zawsze obejmują wszystkie aspekty koniecznych reform. Biorąc pod uwagę to, że zmiany w szeroko pojętej ochronie zdrowia w Polsce powinny być wielopłaszczyznowe chciałbym spróbować w tym miejscu przedstawić ich zakres, który z mojego punktu widzenia byłby niezbędny. Być może moje spojrzenie na funkcjonowanie ochrony zdrowia jest spojrzeniem z pozycji dyrektora szpitala powiatowego i w rezultacie nie jest uniwersalne. Należy jednak podkreślić, że szpitale powiatowe są bardzo ważnym elementem systemu ochrony zdrowia. Nierzadko stanowią dla pacjenta pierwszy kontakt z opieką szpitalna, a w wielu przypadkach zapewniają bardzo wysoki poziom świadczeń również specjalistycznych. Daleki jestem od stwierdzenia, iż można byłoby się obejść bez ośrodków wojewódzkich czy akademickich. Uważam, że każdy element systemu ochrony zdrowia powinien mieć możliwość prawidłowego funkcjonowania zapewniając w sumie bezpieczeństwo zdrowotne dla całego społeczeństwa.
I. ZAKRES UBEZPIECZENIA ZDROWOTNEGO.
Obecnie można powiedzieć, że świadczenia zdrowotne w ramach ubezpieczenia zdrowotnego należą się wszystkim w pełnym zakresie...
II. SKŁADKA NA UBEZPIECZENIE ZDROWOTNE CZYLI NAKŁADY NA OCHRONĘ ZDROWIA.
Po pierwsze czy składka powinna być wyższa?
Czy Państwo powinno przekazywać dodatkowe środki na ochronę zdrowia?
Czy pacjenci powinni ponosić dodatkowe opłaty?
Jedna z najniższych w Europie, a oczekiwania pacjentów i wymagania NFZ, co do jakości świadczeń są bardzo wysokie.
Rzeczą bezdyskusyjną jest to, że wysokość składki zdrowotnej w Polsce jest niska. Jedna z najniższych w Europie, a oczekiwania pacjentów i wymagania NFZ, co do jakości świadczeń są bardzo wysokie. Dyskusja na ten temat jest zbędna i trzeba jasno powiedzieć, że składka powinna wzrosnąć lub powinny wzrosnąć nakłady na ochronę zdrowia w inny sposób na przykład bezpośrednio z budżetu państwa (tak czy inaczej prawda jest taka że i tak zapłacą za to obywatele).
Nakłady na ochronę zdrowia w ostatnim czasie są często przedstawiane jako procent produktu krajowego brutto (PKB). Mówi się o konieczności osiągnięcia pewnej wartości w tym zakresie (6%) Patrząc w taki sposób na nakłady na ochronę zdrowia bezsprzecznie nasuwa się spostrzeżenie że wszystko zależy od wysokości PKB i od wielkości społeczeństwa kraju. Gdyby PKB było bardzo wysokie, a populacja obywateli niewielka to nawet niewielki procent wystarczyłby na zapewnienie dobrego finansowania ochrony zdrowia. Z kolei w przypadku niskiego PKB i dużej ilości mieszkańców nawet 10% środków przeznaczonych na opiekę zdrowotną nie zapewniło by właściwego poziomu świadczeń. Zatem dla mnie ten wskaźnik w oderwaniu od wielkości populacji jest raczej nieprzydatny. Odzwierciedla nakłady ale nie do końca mówi czy są one wystarczające.
Poniżej załączam dwa wykresy odnoszące się do finansowania ochrony zdrowia w krajach UE w 2016 roku.
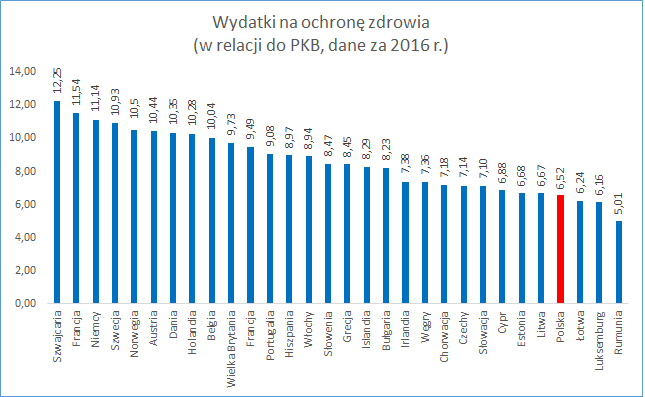
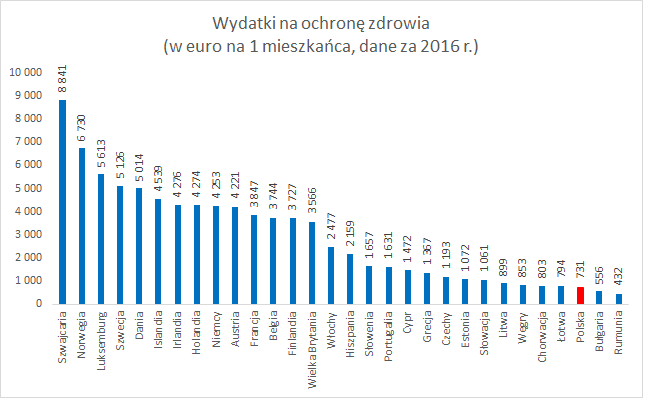
Jak widać na obu wykresach jesteśmy praktycznie na szarym końcu. Ale proszę zwrócić uwagę że w przypadku porównania związanego z procentem PKB gorzej od nas wypadł Luxemburg który z kolei na jednego mieszkańca przeznacza prawie 8 razy więcej pieniędzy niż Polska. Oczywiście jest tak za sprawą bardzo wysokiego PKB i stosunkowo niewielkiej ilości mieszkańców tego kraju.
Myślę że nakłady na ochronę zdrowia o wiele lepiej odzwierciedla analiza wydatków na 1 mieszkańca. W tym wypadku w 2016 roku gorzej od Polski wypadły jedynie Bułgaria i Rumunia.
Biorąc pod uwagę obecne przeciętne wynagrodzenie w gospodarce wysokości około 4800 zł brutto miesięcznie składka zdrowotna płacona w tym przypadku to około 900-930 euro na rok. Podobna składka jest odprowadzana przez osoby prowadzące działalność gospodarczą. (342,32 zł na miesiąc około 4100 zł na rok ok 950 euro na rok) U rolników jest ona jeszcze niższa (min 203 zł na miesiąc przy prowadzeniu specjalnego działu produkcji czyli 560 euro na rok). Należy zauważyć że w naszym kraju jest jeszcze wiele osób które w ogóle nie płacą składki zdrowotnej a są objęte ubezpieczeniem zdrowotnym na przykład dzieci, uczniowie, bezrobotni. Są też tacy których składka zdrowotna przy zarobkach ok 20 000 zł miesięcznie z umowy o pracę dochodzi nawet do 4 000 euro rocznie czyli jest na poziomie takich krajów jak Francja czy Niemcy. W sumie to właśnie oni utrzymują opiekę zdrowotną tych najbiedniejszych choć z reguły sami z niej nie korzystają.
Biorąc to wszystko pod uwagę z pewnością powinny nastąpić zmiany dotyczące sposobu naliczania wysokości składki zdrowotnej w niektórych grupach społecznych na przykład we wspomnianej grupie rolników. Obecny system oparty jest w pewien sposób na solidarności społecznej. Największe obciążenia płatnicze składki zdrowotnej lokuje się jednak na grupie, która najrzadziej korzysta z publicznej ochrony zdrowia. Czy taki układ jest sprawiedliwy? Z pewnością nie, ale też nie znajdziemy w tej materii systemu, który byłby do końca sprawiedliwy. Zawsze bogatsi będą w części finansować opiekę zdrowotna biedniejszych. Jednak dysproporcje w tym zakresie są według mnie zbyt duże. I dlatego też uważam, że trzeba to zmienić. Jeśli nie można tego zmienić poprzez wysokość składki to ciężar zwiększenia nakładów na ochronę zdrowia powinien spoczywać na budżecie państwa którego dochody nie pochodzą tylko z podatków od obywateli ale również z innych źródeł takich jak VAT, CIT, zyski z przedsiębiorstw budżetowych i innych źródeł.
To Państwo które uważa i ma zapisane w konstytucji że wszyscy powinni być objęci ubezpieczeniem zdrowotnym powinno zapewnić składkę zdrowotną obywateli którzy jej nie płacą lub płacić nie mogą.
Powinniśmy raczej dążyć do konkretnej kwoty wydatków na ochronę zdrowia w przeliczeniu na jednego mieszkańca. Daleko jest nam do kwot 4 czy 5 tyś Euro ale wydatki na poziomie 1 500 - 2000 euro na mieszkańca myślę że wpłynęłyby na zdecydowane polepszenie sytuacji w ochronie zdrowia.
Wzrost do 6 czy 7% PKB nie mówi nic o wysokości wydatków na jednego mieszkańca, a mając na uwadze wiele osób (nawet 1 mln imigrantów) przybywających do Polski być może taki wzrost i tak nic nie zmieni.
Dodatkowo obecny system w żaden sposób nie promuje zachowań prozdrowotnych. Ludzie dbający o zdrowie niepalący papierosów, nienadużywający alkoholu często płacą nawet wysokie składki zdrowotne, choć zupełnie z nich nie korzystają.
A w przypadkach, w których już muszą skorzystać udają się do sektora prywatnego i tak omijając publiczną ochronę zdrowia. W innych kategoriach ubezpieczeń ryzyko ma decydujący wpływ na wysokość składki. W przypadku składki zdrowotnej nie ma takiej zależności i powiedzmy sobie szczerze wprowadzenie jej, choć całkiem uzasadnione jest bardzo trudne a może i nawet niemożliwe. Jeśli ktoś pali papierosy lub pije alkohol ryzyko wypadku lub zachorowania jest wyższe i składka powinna być wyższa. Zdaję sobie jednak sprawę, że wprowadzenie takiej zależności jest raczej skazane na niepowodzenie.
Jest pewne rozwiązanie, które może nie jest w pełni sprawiedliwe, ale ma swoje plusy. To dodatkowa opłata pobierana w momencie zgłoszenia się pacjenta do przychodni lub szpitala. Rozwiązanie takie funkcjonowało lub funkcjonuje w wielu krajach. Rozwiązanie takie z jednej strony ogranicza wizyty do tych naprawdę potrzebnych a z drugiej strony stanowi dodatkowy strumień pieniędzy dla placówek medycznych.
Nie bez znaczenia jest również to, że do opieki zdrowotnej dopłacaliby ci pacjenci, którzy najwięcej chorują. Są, więc wśród nich również ci, którzy o swoje zdrowie dbają mało lub całkiem nie dbają. Są oczywiście i tacy, którzy mają pecha i zachorowali jak i tacy, którzy chorują z zasady częściej a więc ludzie starsi i dzieci. Nie jest to, zatem rozwiązanie doskonałe, ale uważam, że jest pewnym kompromisem i co ważne jest łatwe do wprowadzenia.
III. SPOSÓB FINANSOWANIA ŚWIADCZEŃ ZDROWOTNYCH W SZPITALACH I PRZYCHODNIACH.
Po pierwsze czy sieć szpitali z ryczałtem ?
Czy może walka o kontrakty?
Czy płacić za wykonane świadczenia czy za gotowość do udzielania świadczeń?
Biorąc pod uwagę odpowiedzialność rządu za stan zdrowia społeczeństwa uważam, że sieć szpitali powinna być fundamentem opieki zdrowotnej. Daje to stabilną bazę do diagnostyki i leczenia chorych w ramach ubezpieczenia zdrowotnego.
Organizując sieć szpitali na terenie województwa powinien być jej jeden właściciel lub choćby koordynator działania w sferze ochrony zdrowia. Wojewoda jak najbardziej nasuwa się tu na myśl w pierwszej kolejności tym bardziej, iż już teraz jest odpowiedzialny za system ratownictwa medycznego.
Płatnik, czyli NFZ, powinien płacić za to, czego oczekuje od jednostek ochrony zdrowia. Jeśli wymaga opieki i gotowości całodobowej to ten aspekt musi mieć odzwierciedlenie w sposobie finansowania. Gotowość do udzielania świadczeń w szpitalu przez 24 godziny 7 dni w tygodniu to ogromne koszty, które nie są finansowane osobno a jedynie w ramach wykonanych procedur. Szpitale, które nie muszą takiej gotowości utrzymywać będą zawsze w lepszej sytuacji finansowej.
Nie można w tym miejscu pominąć roli lekarza rodzinnego. Szpitale nie mogą przejmować obowiązków Podstawowej Opieki Zdrowotnej. POZ musi mieć swoje miejsce w systemie i swoje obowiązki.
Finansowanie podmiotów leczniczych w różny sposób który nie zawsze premiuje wykonaną pracę i jej efekty ma ogromny wpływ na otoczenie i jednostki ochrony zdrowia tam działające.
Przychodnie Podstawowej Opieki Zdrowotnej, których kontrakt zależy wyłącznie od ilości złożonych deklaracji nie muszą przyjąć pacjentów, aby otrzymać wynagrodzenie od NFZ. Pacjent dla lekarza rodzinnego jest „kosztem” a nie „przychodem”. Dodatkowo przy braku na rynku lekarzy rodzinnych odsyłanie pacjentów z POZ do poradni specjalistycznych i szpitali staje się nagminne.
Należy podkreślić, że nie może być tak, aby obok siebie funkcjonowały dwa podmioty należące do różnych właścicieli, z których jeden jest finansowany tylko w formie ryczałtu a drugi tylko za wykonane procedury. Taki układ prowadzi do tego, że pacjenci z POZ kierowani są do szpitali i przychodni specjalistycznych, co w sumie również odpowiada pacjentom, bo leczenie się u specjalistów jest przez nich oczekiwane. W rezultacie mamy kolejki na SOR-ach i w przychodniach specjalistycznych oraz przepełnione oddziały, które diagnozują i leczą również tych, którzy mogliby to zrobić w trybie ambulatoryjnym.
Narodowy Fundusz Zdrowia powinien płacić osobno za utrzymanie szpitala w gotowości natomiast lekarz rodzinny powinien tylko częściowo mieć wynagrodzenie uzależnione od ilości deklaracji a w drugiej części zależne od przyjętych pacjentów wykonanych badań czy procedur medycznych. Jest to temat który niejednokrotnie był poruszany i nigdy nie doczekał się realizacji.
Drugi element finansowania świadczeń zdrowotnych to prawidłowa, rzetelna wycena świadczeń medycznych biorąca pod uwagę materiały, leki, koszty hotelowe pacjenta, sprzęt jednorazowy, amortyzację sprzętu, pracę personelu. To podstawa prawidłowo funkcjonującego systemu ochrony zdrowia. Wycena musi uwzględniać realia rynku w danym momencie i musi gwarantować automatyczną waloryzację wyceny świadczeń na przykład w sytuacji gdy wzrasta wynagrodzenie minimalne, ceny mediów czy inne ceny na które jednostki ochrony zdrowia wpływu nie mają.
jak to się ma do sieci szpitali i ich ryczałtowego finansowania.
Oczywiście wycena świadczeń medycznych przy finansowaniu szpitali należących do sieci i nawet comiesięczna sprawozdawczość nie ma natychmiastowego wpływu na wynagrodzenie szpitala w danym miesiącu a nawet roku.
Powracając do poruszonego wcześniej zagadnienia finansowania gotowości można w łatwy sposób oszacować koszty gotowości oczywiście w zależności od wielkości szpitala.
Nie bez znaczenia jest fakt że to właśnie płatnik i rząd w odpowiednich przepisach określa ilu powinno być lekarzy w oddziale, ilu specjalistów, ile pielęgniarek w stosunku do ilości łóżek, gdzie opieka powinna być całodobowa, a gdzie nie, jaki powinien być sprzęt, jakie wyposażenie, jaki dostęp do diagnostyki, badań, rehabilitacji. Dodatkowo w wielu przypadkach przepisy prawa określają również wynagrodzenia personelu medycznego.
Jednym słowem jak widać wymagania narzucone odgórnie determinują pewien stały koszt funkcjonowania jednostki wynikający nie z wykonanej pracy i udzielonych świadczeń ale z oczekiwań płatnika który biorąc pod uwagę potrzeby zdrowotne danego regionu zawiera umowy na świadczenia zdrowotne. Tak określone koszty powinny stanowić podstawę ryczałtu danej jednostki. Dodatkowo ryczałt powinien być powiększony o wartość planowanych w oparciu o dane z wcześniejszych okresów świadczeń zdrowotnych.
Jednostka nie powinna mieć jednak zamkniętej drogi do wykonywania świadczeń ponad określony limit. Płatnik powinien pokryć koszty wykonania takich świadczeń ale wynagrodzenie mogłoby być niższe na przykład wysokości 60-70 % podstawowej wyceny. Szpital sam mógłby decydować czy opłaca się wykonywać świadczenia ponad limit.
IV. WYCENA ŚWIADCZEŃ ZDROWOTNYCH I PROCEDUR.
Wycena musi być po prostu zrobiona uczciwie i rzetelnie i to jest podstawa....
Biorąc pod uwagę sytuację na rynku medycznym szczególnie dotyczącą personelu dużym problemem stają się koszty pracy lekarza, pielęgniarki, ratownika, tym bardziej, że wynagrodzenia są bardzo zróżnicowane regionalnie oraz zmieniają się w czasie. A trzeba powiedzieć że jest to bardzo ważny, podstawowy element wyceny procedury medycznej.
Można powiedzieć, że skoro wyceny procedur medycznych są ustalane odgórnie a nie przez podmioty lecznicze to być może odgórne ustalenie wynagrodzeń personelu wykonującego te procedury miałoby sens i logikę tym bardziej że rząd i tak w pewnym stopniu reguluje je w przepisach prawa.
Sztywne stawki wynagrodzenia dla personelu w szpitalach należących do sieci mogłoby dać w tych trudnych czasach oczekiwany rezultat. Oczywiście wysokość wynagrodzeń musiałaby w jakiś sposób uwzględniać stawki rynkowe i powinna być, co pewien okres weryfikowana. Na przykład ustalana w porozumieniu z samorządami zawodowymi. Ustalone stawki wynagrodzenia brały by pod uwagę wykształcenie, specjalizacje, pełnioną funkcję, staż pracy.
System, w którym byłby jeden właściciel wszystkich szpitali należących do sieci sprzyjałby takiemu rozwiązaniu. Jeśli lekarz czy pielęgniarka chcieliby pracować w publicznej ochronie zdrowia to dokładnie wiedzieliby na jakie zarobki mogą liczyć. Zapewniłoby to stabilność jednostek należących do sieci szpitali. Pracownicy nie zmieniali by miejsca pracy tylko dlatego że w drugim szpitalu ktoś „dał o 5 zł więcej”. Stabilne wynagrodzenie zachęcałoby do pracy w publicznych szpitalach a wymagane już teraz przez NFZ ilości personelu medycznego w poszczególnych jednostkach dawałoby możliwość realnego i rzeczywistego określenia kosztów działalności podmiotu zdrowotnego.
Powinien również istnieć jasny i prosty mechanizm waloryzacji wyceny procedur i stawek związanych z gotowością jednostki do udzielania świadczeń zdrowotnych. Trudno w tym miejscu podać gotowe rozwiązania jednak cena pracy wydaje się tak ważnym czynnikiem kosztotwórczym że zmiana wynagrodzeń powinna (np. wynagrodzenia minimalnego) powinna mieć proporcjonalny wpływ na wycenę procedury.
V. FINANSOWANIE REMONTÓW, MODERNIZACJI I ROZWOJU JEDNOSTEK OCHRONY ZDROWIA.
Nie ma możliwości, aby takie inwestycje przeprowadzić w oparciu o fundusze uzyskane z wykonanych świadczeń zdrowotnych. Wyceny tych świadczeń nie mają w sobie środków na rozwój i modernizację. Z kolei organy założycielskie (bardzo często Powiaty) nie zawsze są w stanie zapewnić szpitalowi fundusze przeznaczone na ten cel.
Mając to wszystko na uwadze zasadnym byłoby stworzenie funduszu, który zapewniałby możliwość wykonania remontów i modernizacji a także dawałby szanse rozwoju wraz z postępem w ochronie zdrowia. Fundusz musiałby pochodzić z budżetu państwa.
W tym miejscu należałoby się zastanowić nad sposobem korzystania z takiego funduszu. Wiadomo, że potrzeby są bardzo duże i nie zawsze widać je z każdego miejsca systemu. Dlatego też jeden właściciel odpowiedzialny za organizacje i funkcjonowanie opieki zdrowotnej na przykład na terenie całego województwa mógłby być gwarantem równomiernego rozwoju opieki zdrowotnej w całym regionie. Osoba odpowiadająca za całość organizacji i funkcjonowania szpitali i przychodni w regionie musiałaby zadbać i uwzględnić w swoich planach podmioty wszystkich szczebli.
Dodatkowo należałoby uzależnić dotację z takiego funduszu od tak zwanego „wkładu własnego”. Zebranie pewnych środków przez organ tworzący, samorządy lokalne lub sam podmiot byłoby podstawą do udzielenia dotacji wysokości na przykład 4 czy 5 razy wyższej od zebranych środków.
Właściciel stałby się poniekąd kreatorem systemu ochrony zdrowia w danym regionie.